L'hallux valgus
Définition

Connue et définie par le public comme étant le classique "oignon".
Cette déformation de l'avant-pied est d'une très grande fréquence, atteignant préférentiellement les femmes et volontiers de façon bilatérale.
L'atteinte correspond en fait à l'apparition d'une angulation entre le 1er rayon métatarsien qui s'oriente vers l'intérieur (métatarsus varus) et le gros orteil qui se décale vers l'extérieur (hallux valgus).
Dans cette pathologie, il n'apparaît pas de production osseuse anormale. Le volume de la déformation est directement lié à l'importance de l'angulation géométrique qui apparaît entre M1 et O1. Cette déformation aboutira progressivement à un véritable étalement transversal de l'avant-pied, expliquant les conséquences mécaniques qui peuvent apparaître sur l'ensemble des pièces osseuses constitutives de l'avant-pied.
L'hallux valgus évolue, notamment à son début, plus généralement en dehors de lésions arthrosiques importantes de la 1ère articulation métatarso-phalangienne ( MP1).Cette dernière demeure longtemps souple. En ce sens, l'hallux valgus est à différencier d'une déformation douloureuse qui s'accompagne d'un épaississement global de l'articulation avec perte de souplesse appelée hallux rigidus. Si l'hallux valgus est parfois associé à l'hallux rigidus, le traitement et le pronostic de ces deux pathologies sont très différents.
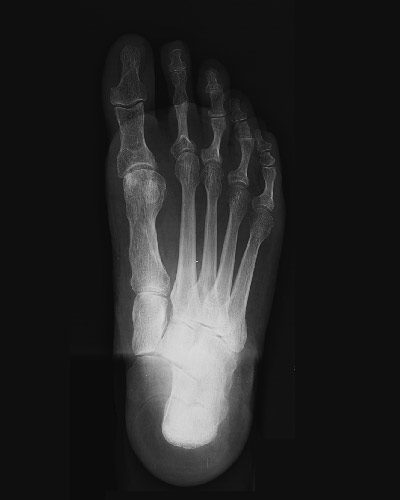
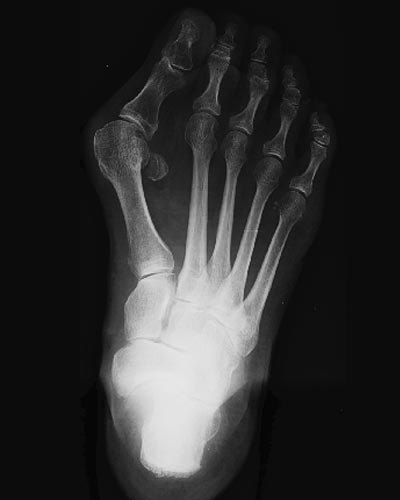
Conséquences mécaniques de l'hallux valgus sur l'avant-pied
I – Conséquences mécaniques sur le 1er rayon
Quelle qu'en soit l'origine intime, l'hallux valgus est défini comme la perte de la divergence normale entre le 1er rayon ( M1 ) et le rayon adjacent (R2). Ce déplacement de M1 suppose des modifications capsulaires ligamentaires et tendineuses au niveau de la MP1. Un simple bilan radiologique de l'avant-pied en appui, de face, permet d'objectiver l'un de ces bouleversements dans la physiologie articulaire normale de la MP1 (Cf radios : chapitre définition). Sur une articulation normale, les os sésamoïdes sont strictement centrés sous la 1ère tête métatarsienne.
Dès lors que l'hallux valgus se constitue, on observe une véritable luxation de l'appareil sésamoïdien par rapport au 1er rayon métatarsien, les sésamoïdes apparaissant comme restant solidaires du 2e rayon métatarsien. Or, les sésamoïdes sont inclus dans l'appareil tendineux fléchisseur du 1er rayon. Lors de chaque mouvement de flexion plantaire du gros orteil, par rapport à M1, les fléchisseurs travaillent selon la corde de l'arc qui se constitue du fait du métatarsus varus entre M1 et O1.
Cette simple analyse confirme que dès lors que la déformation apparaît, elle est auto aggravée ou auto entretenue par le mauvais fonctionnement des tendons fléchisseurs. Ce qui est vrai pour les tendons fléchisseurs l'est aussi pour les tendons extenseurs du 1er rayon.
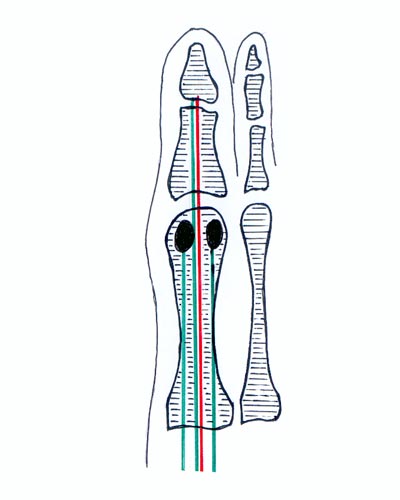
Schéma 1
Premier rayon normal.
Sesamoïdes centré sous la tête de M1
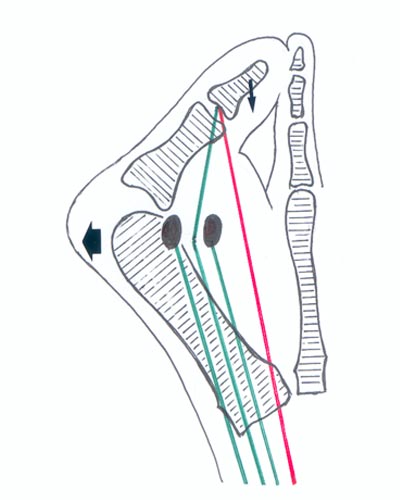
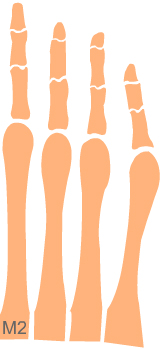
Schéma 2
Hallux Valgux.
Sesamoïdes excentré par rapport à la tête de M1
Le travail anormal des structures tendineuses associé à la déformation osseuse explique également, dans les formes les plus évoluées, la rotation axiale du 1er orteil [ position verticale : l'ongle de la 1ère phalange est orienté vers l'intérieur (pied opposé) au lieu de regarder verticalement.
II – Conséquences mécaniques sur les autres rayons
Les contraintes mécaniques en matière de pression sur un avant-pied sont énormes, variant en fonction du poids et de l'énergie cinétique. Le 1er rayon, qui est la structure la plus développée anatomiquement est aussi celle qui absorbe proportionnellement le plus de contraintes lors de la marche. L'apparition du métatarsus varus de M1, qui définit l'hallux valgus, s'accompagne d'un accourcissement géométrique de R1 par rapport à l'axe du rayon adjacent ( R2). Lors des prises d'appui sur l'avant-pied, les sollicitations mécaniques en regard du 2e rayon deviendront plus importantes du fait d'une participation plus faible du 1er rayon qui est proportionnellement accourci par le décalage interne lié à la maladie. La 2e articulation métatarso-phalangienne ( MP2) va souffrir de cet excès de contrainte mécanique. Une distension capsulaire apparaîtra à l'origine d'une mobilité excessive allant jusqu'au déboîtement complet de l'articulation ( luxation dorsale du 2e orteil par rapport au 2e rayon).
Les lésions arthrosiques irréversibles de la MP2 se constitueront avec déformation de la 2e tête, rendant le repositionnement chirurgical métatarso-phalangien difficile et aléatoire. Le plus souvent l'orteil est déformé lui aussi de façon définitive ( griffe, col de cygne). L'excès de contrainte mécanique ponctuel se traduira par une altération de la qualité du capiton plantaire en regard de la zone d'appui de la MP2, aboutissant dans sa forme évoluée à la constitution d'une zone cornée ( plaque d'hyperkératose). Les conditions mécaniques à l'origine de cette manifestation cutanée expliquent la reproduction de l'hyperkératose après son abrasion par des soins locaux (soins de pédicurie).
Dans les formes les plus évoluées, le caractère néfaste des mécanismes de compensation pourra être observé sur les 3e et 4e rayons, aboutissant à la constitution d'un avant-pied rond.
III – Conséquences ostéo-articulaires
Les articulations métatarso-phalangiennes ne travaillant plus dans les conditions anatomiques idéales, les reports de pression expliquent l'apparition de lésions cartilagineuses au caractère définitif et qui peuvent intéresser toutes les articulations métatarso-phalangiennes. Ces dernières seront à l'origine des phénomènes d'enraidissement douloureux. Elles pourront également altérer la qualité du résultat en cas de prise en charge chirurgicale.
Étiologie de l'hallus valgus
Malgré les nombreux travaux conduits depuis plus d'un demi-siècle, l'origine de l'hallux valgus ne trouve pas de réponse satisfaisante et univoque.
Tout au plus, peut on reconnaître des "facteurs favorisants" qui peuvent s'associer pour expliquer la plus grande fréquence de survenue de cette pathologie chez certains patients. Nous énumérerons les principaux de ces facteurs. La réalité de certains relève plus de l'analyse subjective que d'une étude scientifique reproductible.
- Terrain familial :
Il semble exister incontestablement une prédisposition ou un terrain familial expliquant la fréquence de cette affection dans une même famille, ( ascendants, collatéraux). Pour ces familles, le pourcentage d'atteinte bilatérale est très important.
- Laxité ligamentaire constitutionnelle :
L'examen clinique de l'avant-pied permet d'apprécier des formes d'hallux valgus évoluant dans le cadre de laxité ligamentaire excessive. Cette prédisposition ligamentaire affecte parfois de façon associée, pour le même patient, d'autres articulations ( main, épaule, genou).
- Facteurs anatomiques :
Isolés ou associés ces facteurs peuvent aboutir à des conditions mécaniques défavorables pour la stabilité de la MP1 à long terme.
- obliquité de l'articulation cunéo-métatarsienne : Une obliquité trop interne de la surface de cette articulation pour certains favoriserait la survenue du métatarsus varus et donc de l'hallux valgus.
- longueur relative du 1er rayon métatarsien : Lorsque le 1er rayon du pied est le plus long ( avant-pied égyptien) les contraintes mécaniques avec la chaussure, au niveau de la pulpe du 1er orteil, pourrait favoriser l'inclinaison externe de celui-ci. Certains chirurgiens placent au cœur de leur stratégie chirurgicale la longueur du 1er rayon, alors que d'autres pensent que ce facteur mécanique est très accessoire se refusant à pratiquer des raccourcissements du premier orteil lors de la prise en charge opératoire.
- aspect de l'articulation métatarso-sésamoïdienne : La face plantaire de la tête métatarsienne en forme de"V" constitue pour les deux sésamoïdes une sorte de rail participant au maintien de ces derniers en bonne position. L'aplatissement de la face articulaire plantaire de la tête de M1 peut participer à l'instabilité des sésamoïdes et donc à la constitution d'un hallux valgus.
- prédisposition capsulaire et tendineuse : La fragilité des éléments capsulaires qui participent à la cohésion de l'articulation, ou encore un déséquilibre entre l'ensemble des tendons contribuant à la mobilité de la MP1 , peuvent être à l'origine d'une déformation du 1er rayon. Ces facteurs capsulo-tendineux sont toujours difficiles à évaluer, sauf lorsqu'ils s'intègrent dans le cadre de véritable syndrome malformatif intéressant alors d'autres articulations.
- Facteurs hormonaux : la nette prédominance de cette pathologie chez la femme ( 90 à 95%) peut logiquement évoquer le rôle des hormones féminines par le relâchement ligamentaire qu'elles induisent dans la genèse de certains hallux valgus.
- Hallux valgus et maladie inflammatoire : certaines maladies inflammatoires de système (polyarthrite chronique évolutive ) peuvent constituer des facteurs favorisants incontestables pour la naissance d'un hallux valgus. Il s'agit alors de déformations souvent très évolutives et complexes aboutissant à une désorganisation de tout l'avant-pied.
- Hallux valgus de l'enfant : qualifiées de "congénitales" ces formes peuvent apparaître dès l'âge de 6 ou 8 ans, le plus souvent dans un contexte familial. D'une façon générale, le pronostic d'aggravation de la déformation est d'autant plus important que l'hallux valgus se manifeste tôt dans la vie. Il n'existe pas malheureusement aucune prévention efficace à cette pathologie de l'avant-pied.
- Modalités de chaussage et hallux valgus : Il est habituel de dire que si la chaussure ne crée pas la déformation, en revanche, les avant-pieds disposés verront leur rapidité de déformation potentialisé par des chaussures inadaptées. Les chaussures étroites et à talons hauts, augmentent les contraintes mécaniques sur l'avant-pied, sollicitant de ce fait les éléments de stabilisation capsulaires et ligamentaires de la MP1.
- Hallux valgus idiopathique : Pour un pourcentage important de patients, la déformation se manifeste comme un cas apparemment isolé et inaugural au sein d'une famille sans antécédent connu. Pour ces cas, on ne retrouve aucun des facteurs favorisants habituels.
Évolution de l'hallux valgus non traité
Les quelques éléments et physiopathologiques rapportés au chapitre définition aident à comprendre pourquoi, dès lors que la déformation a pris naissance, cette dernière est globalement irréversible.
L'évolution s'effectue généralement par poussées correspondant anatomiquement à une aggravation des lésions ligamentaires et capsulaires. Les poussées évolutives s'accompagnent généralement d'une augmentation de la gêne douloureuse, parfois de réactions inflammatoires locales.
L'évolution est d'autant plus rapide que la pathologie évolue dans un contexte familial, et que le début apparaît précocement dans la vie. Un pied qui reste stable et parfaitement aligné à l'âge de 50 ans, a toutes les chances de le rester.
Le surmenage physique et sportif, les contraintes mécaniques excessives imposées par certaines chaussures sur l'avant-pied peuvent être à l'origine d'une évolutivité plus importante de la déformation.
L'évolution spontanée s'accompagne de manifestations cliniques et anatomiques qui par ordre de gravité intéresseront :
- la peau : l'apparition d'une réaction inflammatoire à la face interne de la MP1 est liée au contact et à l'irritation par la chaussure. Une bursite au contenu liquidien peut se constituer. L'atteinte cutanée peut se compliquer d'une fistulisation exposant alors la MP1 à un risque infectieux.
- l'articulation MP1 : au début, simple déformation articulaire, l'hallux valgus pourra se compliquer d'atteinte arthrosique en rapport avec les contraintes mécaniques anormales imposées par la déformation.
- l'articulation de la MP2 : nous avons exposé plus haut (chapitre " Définition") les raisons pour lesquelles la 2e articulation métatarso-phalangienne était sollicitée mécaniquement de façon excessive. Ces contraintes aboutissent à la subluxation puis à un véritable "déboîtement " métatarso-phalangien, lui-même à l'origine de lésions cartilagineuses irréversibles.
- les autres articulations métatarso-phalangiennes : par le même procédé, ces dernières pourront être le siège de détérioration mais de façon moins fréquente que pour la MP2.
- les orteils : une déformation réductible, puis définitive des orteils apparaîtra à la faveur du jeu néfaste des tendons des orteils. Ces atteintes majoreront les difficultés de chaussage en créant des zones de conflit cutané en regard des articulations interphalangiennes sur la face dorsale, particulièrement au niveau du 2e orteil (durillons).
Signes cliniques de l'hallux valgus
Deux situations cliniques peuvent être distinguées : l'hallux valgus isolé et l'hallux valgus compliqué de déformations sur les autres rayons.
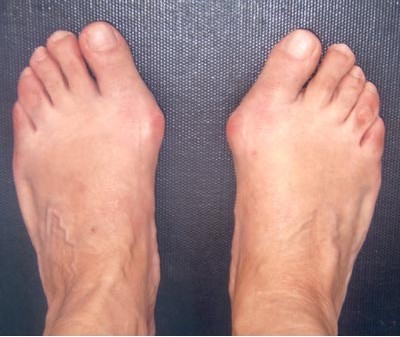
Photographie d'un Hallux Valgus peu marqué.
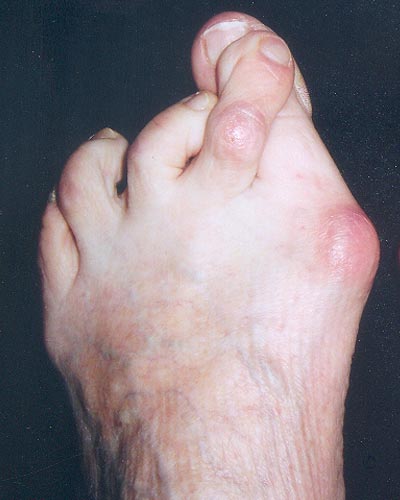
Photographie d'un Hallux Valgus sévère avec retentissement sur le 2e et 3e orteil.
1- Hallux valgus isolé
Plus que la modification de la forme extérieure du pied, c'est volontiers la gêne douloureuse au chaussage qui motive la première consultation. La douleur a pu être présente lorsque la déformation s'est constituée, cette dernière réapparaissant à la faveur des poussées évolutives.
Elle est souvent décrite par le patient davantage comme une gêne, une impression de fatigue, de contracture, d'ankylose lors de la station verticale prolongée ou à l'occasion des longues marches. Les difficultés de chaussage apparaissent avec l'accroissement de la déformation, imposant un choix sélectif et restreint des chaussures compatibles avec la forme de l'avant-pied, la chaussure se déformant au rythme de l'aggravation de l'hallux valgus.
Parfois l'apparition de complications cutanées à la face interne de la MP1 incitera le patient à solliciter un avis médical ( inflammation cutanée, bursite, phlyctène, fistulisation).
L'examen physique confirmera facilement le diagnostic en définissant le niveau de l'angulation entre le 1er métatarsien et la phalange, confirmant la conservation de la souplesse et donc l'absence d'hallux rigidus associé. S'il possède un podoscope, le médecin pourra procéder à un examen podoscopique afin d'apprécier en appui, les répartitions de pression sur l'avant-pied et en particulier au niveau du 2e rayon métatarso-phalangien. L'examen clinique du reste de l'avant-pied confirmera l'absence de lésions associées.
2 – Hallux valgus compliqué
Le patient se sait porteur d'une déformation du 1er rayon depuis de nombreuses années. Cette dernière avec le temps a pu devenir moins douloureuse, d'autant que le patient a adapté ses possibilités de chaussage à la morphologie de son avant-pied.
Malheureusement, une complication intéressant les autres rayons est venue émailler l'évolution. La 2e articulation métatarso-phalangienne peut être le siège d'une poussée douloureuse avec inflammation locale et surtout apparition d'une mobilité antéro-postérieure excessive, mieux visible en appui. La forme extrême aboutit à une véritable dislocation dorsale du 2e orteil par rapport au 2e rayon métatarsien. Cette situation induit, outre les difficultés de chaussage supplémentaires, une gêne douloureuse permanente qui limite la marche, malgré la prise éventuelle d'antalgique ou d'anti-inflammatoire.
C'est dans ces cas que l'on observe avec le plus de fréquence des déformations fixées des orteils appelées orteils en" griffes", orteils en "col de cygne", orteils en "marteau". L'étude podoscopique confirmera la présence d'un retentissement sous la forme d'hyperpression sous les têtes métatarsiennes moyennes avec larges plaques de corne ( hyperkératose). La tentative d'abrasion de ces zones d'épaississement corné s'accompagne d'une reproduction de l'hyperkératose à la même place en quelques semaines.
Dans les formes les plus achevées, l'avant-pied est le siège de déformation sur l'ensemble des rayons. Les articulations sont fixées par les processus arthrosiques et les dislocations articulaires (luxations invétérées). Les orteils se chevauchent, rendant le chaussage impossible.
Signes paracliniques de l'hallux valgus
1 - Bilan radiologique standard
Le simple examen clinique suffit à porter le diagnostic d'hallux valgus. Le bilan radiologique standard sera nécessaire pour préciser l'existence de lésions associées ( cartilagineuses), pour suivre l'évolution de la déformation, pour aider le chirurgien à définir la meilleure stratégie thérapeutique.
Le bilan habituel comprend une radiographie conventionnelle de face et de profil en appui. Il renseignera sur la longueur relative des cinq métatarsiens, sur l'importance du métatarsus varus et les conséquences de ce dernier sur l'appareil sésamoïdien.
Ce bilan sera essentiel pour l'analyse des articulations métatarso-phalangiennes et interphalangiennes. Il permettra de rechercher des lésions arthrosiques, des subluxations ou luxations complètes d'orteils, des pathologies associées. Lorsqu'une correction chirurgicale est envisagée, l'incidence de face en appui permet de définir avec précision le niveau de la correction à obtenir afin de rétablir l'axe physiologique entre le M1 et M2.
L'incidence de Güntz, souvent réalisée afin d'étudier au mieux l'articulation entre la 1ère tête métatarsienne et l'appareil sésamoïdien, ainsi que le positionnement relatif des têtes métatarsiennes ( troubles d'appui associés).
2 – Autres examens complémentaires
- IRM, Scanner : Ces examens n'ont pas d'utilité dans le cadre d'un hallux valgus simple. En revanche, ils peuvent être prescrits pour rechercher des lésions associées ( névrome, lésion tumorale, …).
Prévention de l'hallux valgus
La question se pose plus particulièrement lorsqu'il existe des antécédents familiaux importants. De nombreux membres d'une même famille sont atteints par des déformations très sévères d'évolution rapide.
Dans la mesure où l'origine intime de la déformation demeure imprécise, compte tenu de l'auto-aggravation de la déformation dès que le métatarsus varus est constitué, (Cf chapitres précédents) les mesures préventives ne peuvent avoir qu'une efficacité toute relative dans les formes les plus sévères d'hallux valgus.
Aucun traitement médical ne peut efficacement éviter la constitution de la déformation ou même la ralentir. Certaines orthèses permettent d'améliorer la tolérance au chaussage et donc le confort en limitant les conflits cutanés avec la chaussure en regard des atteintes osseuses ou articulaires fixées.
Cependant les mesures suivantes de bon sens et d'hygiène de vie sont recommandées dans le but de limiter l'évolutivité naturelle de la maladie :
- Réduction de l'excès pondéral.
- Utilisation de chaussures souples et larges à l'avant-pied évitant d'accentuer le déport latéral externe du 1er orteil.
- Chaussures à talons bas pour réduire les contraintes mécaniques sur l'avant-pied qu'imposerait une surélévation du talon.
- Eviter les bas de contention contraignant qui, par leur texture élastique, amplifie le décalage latéral du 1er orteil. Si une contention est recommandée pour raison médicale ( insuffisance veino-lymphatique, antécédents phlébitiques) alors il est préférable d'utiliser des dispositifs laissant libres les orteils.
- Laisser l'avant-pied à l'air libre dès lors qu'est constatée une atteinte cutanée en regard des zones de déformation extrême jusqu'à cicatrisation complète (risques infectieux).
- Le port de semelles orthopédiques peut contribuer à soulager le patient par une meilleure répartition des contraintes mécaniques sur l'avant-pied mais ne permet pas d'influencer l'évolution de la déformation.
Traitement chirurgical de l'hallux valgus
I - Introduction
La chirurgie de l'avant-pied, particulièrement de l'hallux valgus, a pu bénéficier d'une mauvaise réputation au regard des premières techniques proposées. Cette chirurgie était considérée comme douloureuse, induisant une incapacité temporaire totale longue avec un pourcentage de récidive important.
Une analyse des erreurs du passé, une meilleure connaissance de l'origine de la maladie, les possibilités techniques actuelles sont autant de raisons qui ont contribué à redonner à la chirurgie de l'avant-pied une crédibilité à la hauteur de la chirurgie orthopédique des autres articulations.
La fiabilité des méthodes de correction est la conséquence du choix rigoureux de l'indication opératoire. Cette dernière tient compte des antécédents familiaux, de l'âge, de la morphologie globale de l'avant-pied, du niveau de gêne fonctionnelle, des éventuelles lésions associées.
II – Les principales interrogations des patients
Les questions les plus habituelles auxquelles les patients nous soumettent révèlent, s'il en était besoin, le niveau d'inquiétude ou de désinformation auxquels ils sont soumis. Si certaines de ces interrogations pertinentes relèvent du bon sens, en revanche, d'autres demeurent du domaine de l'irrationnel.
Y-a-t-il d'autres méthodes que le traitement chirurgical pour corriger la déformation ?
Si les méthodes conservatrices permettent de soulager le patient, de prévenir ou de retarder les complications infectieuses liées à l'atteinte cutanée, aucun traitement médical ne peut rétablir l'équilibre ostéoligamentaire de l'avant-pied.
Quel est le meilleur moment pour opérer ? Faut-il intervenir le plus tard possible ?
Les résultats médiocres obtenus par les premières méthodes proposées pour la cure d'hallux et le pourcentage important de récidive expliquent que des médecins peuvent encore déconseiller à leurs patients une prise en charge chirurgicale n'entrevoyant cette solution qu'au stade des complications ou d'intolérance fonctionnelle majeure.
Les chapitres précédents aident à comprendre pourquoi le résultat fonctionnel définitif sera meilleur lorsque la cure d'hallux valgus interviendra avant que ne surviennent les principales complications et particulièrement celles intéressant la 2e articulation métatarso phalangienne.
L'adage comme quoi il serait préférable d'intervenir le plus tard possible relève d'une attitude pour le moins peu objective, propice à ternir le résultat chirurgical final escompté, tout en alourdissant la tâche du chirurgien. En d'autres termes il y a un moment optimal pour prendre en charge les patients atteints d'hallux valgus. Il n'est pas raisonnable d'opérer des déformations peu prononcées, assez bien tolérées et sans retentissement. Il n'est pas non plus raisonnable d'opérer des patients dont le niveau de déformation est tel que le chaussage devient impossible, la consultation s'effectuant de façon résignée et contrainte dans l'espoir d'un résultat que le niveau de déformation squelettique de l'avant-pied ne permettra plus d'obtenir.
Faut-il opérer un ou les deux pieds dans la même séance ?
En supposant que les déformations soient bilatérales et symétriques, la question se pose de la prise en charge dans la même séance opératoire des deux avant-pieds.
Il n'y a pas à cette question de réponse univoque. Certains praticiens interviennent volontiers de façon bilatérale, d'autres sont très réticents à cette idée. Chaque attitude comporte des avantages et des inconvénients propres. Cette option thérapeutique dépendra de l'âge de l'intéressé(e), du niveau de déformation, de l'existence ou non de geste à accomplir sur les autres rayons métatarsiens.
La prise en charge bilatérale offre les avantages d'une seule anesthésie et d'une incapacité temporaire totale globale plus courte. L'intervention sur un seul pied permet d'espérer une meilleure rééducation et donc la récupération d'amplitudes articulaires à l'avant-pied plus favorables, le patient n'ayant à effectuer sa rééducation que sur un seul pied à la fois. De même, la prise en charge de la douleur post-opératoire est plus efficace. Les incidents post-opératoires liées à une prise d'appui intempestive sur l'avant-pied sont plus rares dans la mesure où sur le pied non opéré l'appui total est autorisé. Enfin, en cas de complication infectieuse, le problème reste unilatéral, alors qu'un sepsis sur une intervention bilatérale pourrait exposer à des problèmes thérapeutiques majeurs.
Est-ce que l'opération est douloureuse ?
Les interventions conduites bilatéralement et encadrées par des antalgiques non spécifiques avaient la réputation d'induire des douleurs post-opératoires qui généraient des algodystrophies et rendaient la rééducation précoce impossible, générant de ce fait des raideurs articulaires, notamment de la MP1.
La prise en charge moderne de la douleur ( péridurale, bloc tronculaire, analgésique majeur) a permis de diminuer de façon très importante le vécu douloureux des interventions du pied. Les progrès de la technique chirurgicale ont contribué aussi à l'amélioration du confort post-opératoire en réduisant la douleur.
Est-ce que la déformation peut se reproduire après traitement chirurgical ?
Ue meilleure compréhension de l'origine de la déformation de l'avant-pied a permis de développer des techniques qui prennent en considération les facteurs favorisants essentiels à l'origine de l'hallux valgus.
Cette attitude rend le choix de la technique à utiliser plus subtil mais elle permet d'adapter à chaque cas les gestes ligamentaires et osseux qui sont susceptibles de corriger en particulier les facteurs favorisants afin d'éviter la récidive de la déformation. Si le choix de la technique est déterminant, le respect des consignes post-opératoires par le patient et par son infirmière est également très important afin d'assurer le maintient de la correction durant le processus de cicatrisation ( 4 à 8 semaines).
Les principes du traitement chirurgical actuel ( Cf chapitre correspondant) expliquent le faible taux de récidive après cure chirurgicale.
Y-a-t-il des saisons dans l'année pour intervenir ?
A cette question il est facile de répondre que cette chirurgie est réalisable toute l'année. Le patient devra toutefois tenir compte, dans le choix de la date de son intervention, de la durée d'incapacité temporaire totale qui, avec le nombre et l'importance des déformations à traiter, varie de 6 semaines à 3 mois.
Après l'intervention, l'appui est –il autorisé sur l'avant-pied ? Faut-il se munir de cannes ?
L'intervention réalisée comporte le plus souvent une coupe osseuse métatarsienne ( ostéotomie). L'appui demeure possible par l'utilisation d'une chaussure médicale post-opératoire qui aboutit à la mise en charge du talon, protégeant l'avant-pied récemment opéré. Ce type d'appareillage sera au mieux toléré si le patient a fait l'effort, avant l'intervention, de s'entraîner à marcher, muni de temps à autre de cette chaussure. Si le patient se sent bien équilibré avec la chaussure post-opératoire, l'utilisation de cannes est inutile.
III – Les techniques anciennes et leurs échecs
Les résultats insuffisants dans la cure d'hallux valgus en rapport avec les premières techniques chirurgicales proposées étaient liés à la fois à une moins bonne connaissance de l'origine intime de la survenue de la déformation et à l'utilisation de moyens techniques qui ne permettaient pas d'assurer une fixation osseuse solide ( ostéosynthèse) en raison du petit diamètre des pièces osseuses.
- Certaines, en sacrifiant soit la base de la 1ère phalange, soit la tête du 1er rayon métatarsien détruisaient les structures cartilagineuses utiles à la restauration d'une articulation mobile et indolore.
- L'absence de correction de l'écartement entre le 1er et le 2e rayon métatarsien contribuait à ne pas corriger un des éléments majeurs dans la genèse de la déformation initiale.
- Les gestes chirurgicaux intéressant les rayons métatarsiens médians étaient volontiers non conservateurs ( régularisation de têtes métatarsiennes ou de bases phalangiennes). Il pouvait en résulter des articulations non fonctionnelles, enraidies. Le résultat fonctionnel d'ensemble était aléatoire, peu stable pour le long terme, l'aspect esthétique décevant.
IV – Les principes du traitement chirurgical actuel
Passer en revue l'ensemble des techniques chirurgicale disponibles pour assurer la correction d'un hallux valgus ne contribuerait pas à éclairer objectivement le patient.
Il semble plus intéressant de souligner les principes thérapeutiques qui sont régulièrement reproduits dans ce type de chirurgie, principes généraux qui sont inclus sous des noms de techniques différents. Rappelons que plusieurs gestes ligamentaires et osseux pourront être mis en œuvre de façon associée ou combinée en tenant compte de chaque cas et en particulier des principaux facteurs anatomiques qui semblent avoir induit la survenue de la déformation.
Ainsi, le plus grand nombre des chirurgiens du pied s'accorde à respecter et à reproduire dans la mesure du possible, les principes suivants :
- Etre le plus anatomique possible : Ceci sous entend en particulier de conserver les structures cartilagineuses sésamoïdiennes, métatarsiennes et phalangiennes afin que la 1ère articulation métatarso-phalangienne puisse demeurer la plus souple possible et non douloureuse. Sacrifier une des surfaces articulaires c'est exposer cette articulation à une atteinte dégénérative ( hallux rigidus).
- Conserver la longueur du 1er rayon métatarsien : Les gestes qui diminueraient la longueur du 1er rayon métatarsien auraient pour conséquences de reporter les contraintes mécaniques sur les rayons adjacents et en particulier au niveau du 2e. Il en résulterait des sollicitations mécaniques excessives sur la zone d'appui plantaire, génératrice d'hyperkératose et de douleurs.
- Rétablir la divergence entre le 1er et le 2e métatarsien : Si la cure d'hallux valgus effectuée laisse persister un écart important entre le 1er rayon métatarsien et le second, les tendons fléchisseurs et extenseurs qui assurent la mobilité de la 1ère phalange, travaillent dans un mauvais plan, aboutissant au déport progressif externe de la 1ère phalange par rapport au 1er rayon métatarsien ( Cf schéma chapitre : définition).
- Recentrage des sésamoïdes : Le positionnement des sésamoïdes sous la tête métatarsienne est le témoin de la remise en place de l'appareil fléchisseur du 1er rayon. Si après correction chirurgicale, les sésamoïdes demeurent positionnés à l'excès vers l'extérieur par rapport à la 1ère tête métatarsienne, le risque de récidive est présent. En effet, dans cette hypothèse, l'appareil fléchisseur exerce toujours une action de décalage externe de la 1ère phalange par rapport au 1er métatarsien.
- Traitement des déformations acquises des autres articulations métatarso-phalangiennes et des orteils : Ce sont souvent ces déformations secondaires qui sont les plus mal tolérées par le patient. Pour améliorer le confort et également pour limiter le risque de reproduction de la déformation, il est nécessaire de corriger les déformations particulièrement celles qui intéressent la 2e articulation métatarso phalangienne et le 2e orteil.
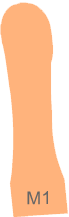

Survolez l'image pour découvrir l'animation schématique du principe de la correction de l'Hallux Valgus
L'exemple radiologique suivant traduit les gestes osseux effectués dans la perspective d'aboutir à l'obtention simultanée des principaux objectifs : rétablissement de la divergence physiologique entre M1 et M2, recentrage des sésamoïdes, conservation de la 1ère articulation métatarso-phalangienne.
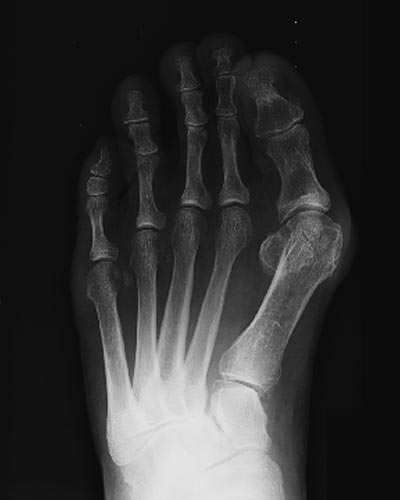
Avant opération
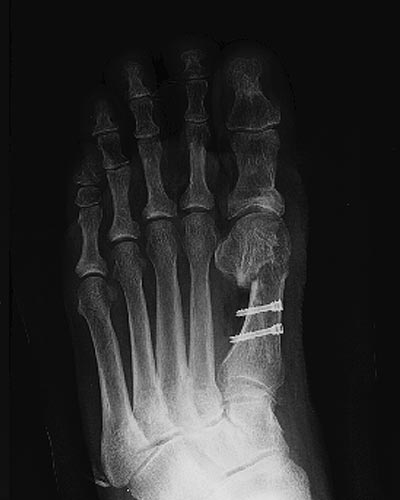
Après opération
Radio d'une incidence de Güntz avant et après intervention
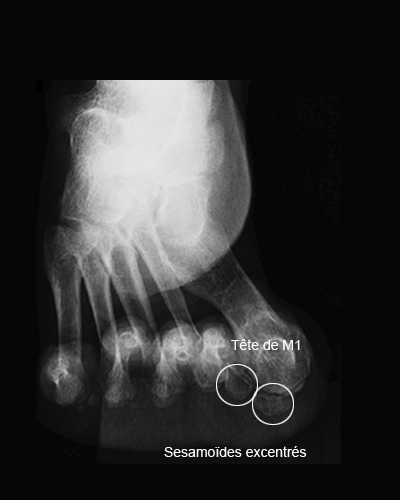
Avant opération
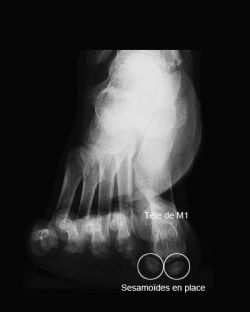
Après opération
Gauche : Résultat radiologique à un an du traitement chirurgical (sésamoïde centré sous la tête de M1, restitution du parallélisme M1/M2)
Droite : Pied opposé du même patient avant intervention (sésamoïde excentré par rapport à la tête de M1, divergence entre M1/M2)
V – Modalités pratiques de prise en charge chirurgicale
a. phase opératoire et post-opératoire précoce
Dans la grande majorité des cas, cette chirurgie peut être conduite à la faveur d'un hébergement très bref, ou en ambulatoire, procédure dans laquelle le patient admis le matin, regagne son domicile le jour de son opération.
- Les modalités de l'anesthésie varient selon les habitudes de l'équipe médico chirurgicale qui prend en charge le patient. L'opération peut être conduite sous anesthésie loco-régionale ou générale. Elle se fait le plus souvent en utilisant un garrot pneumatique dont le but est de supprimer l'afflux sanguin au niveau du site opératoire pour améliorer la précision du geste chirurgical.
- La prise en charge de la douleur est essentielle pendant les 48 premières heures. Les techniques de blocage neurologique par des produits anesthésiants, peuvent permettre d'aboutir à une anesthésie complète de l'avant-pied opéré pendant 2 ou 3 jours, grâce à l'utilisation de fins cathéters mis au contact des structures nerveuses destinés à l'avant-pied et par lesquels les produits anesthésiants peuvent être réinjectés à la demande. Les thérapeutiques conventionnelles de prise en charge de la douleur seront utilisables en complément, à la demande, toujours associées à un refroidissement de la zone opérée et à une surélévation du membre dans les phases de repos.
- Un traitement anticoagulant sera prescrit pendant plusieurs semaines, de façon non spécifique, par rapport aux autres interventions de chirurgie orthopédique des membres inférieurs.
- L'appui se fera, suivant la technique utilisée, sans dispositif spécifique ou par l'intermédiaire d'une chaussure post-opératoire qui aide à la mise en décharge de l'avant-pied. Dans ce cas, la chaussure est conservée de 30 à 45 jours. Cette durée varie avec la technique utilisée, avec l'âge du patient et donc sa capacité à consolider les structures osseuses qui ont pu faire l'objet d'ostéotomies.
L'utilisation de cannes est le plus souvent réservée aux patients les plus âgés, ou porteurs d'un handicap intéressant une autre articulation.
- La rééducation conduite par un kinésithérapeute ou effectuée de façon personnelle a pour but essentiel de retrouver les amplitudes articulaires des articulations métatarso-phalangiennes, particulièrement de la MP1. Il sera enseigné au patient les exercices à renouveler de façon pluri-quotidienne comportant des postures. Ces dernières s'effectueront en flexion plantaire et en hyperextension dans la perspective de conserver lorsque la cicatrisation définitive sera acquise des amplitudes compatibles avec un chaussage comportant éventuellement un talon haut. Une amplitude significative en flexion dorsale sera également nécessaire dans la pratique de certaines activités sportives. Une rééducation active peut majorer les réactions inflammatoires post-opératoires immédiates. Mais, attendre pour effectuer le travail de rééducation que l'inflammation post-opératoire se soit résorbée serait prendre le risque d'une perte importante d'amplitude pour le long terme. La rééducation comporte également un travail de mobilisation active de la cheville. Les exercices pluri-quotidiens de contraction du mollet participent à l'entretien musculaire de la jambe ainsi qu'à la prévention des accidents phlébitiques.
- Les pansements seront effectués conformément aux prescriptions remises par le chirurgien à la sortie du patient. Contrairement aux grosses articulations du membre inférieur, les pansements seront réalisés ici de façon à maintenir rigoureusement le positionnement des orteils corrigés pendant une période de 3 à 4 semaines. Dans cet esprit, il convient d'être vigilant sur l'utilisation de chaussettes comportant des matériaux élastiques ou de bas de contention qui pourraient faire perdre une partie de la correction, reproduisant la déformation dans la phase cruciale de cicatrisation de la capsule articulaire ( 4 semaines).
b. phase post-opératoire secondaire et surveillance
- Entre le 30e et le 45e jour, la chaussure post-opératoire est retirée après avoir contrôlé radiologiquement l'avant-pied. L'appui est alors totalement autorisé. Les modalités de chaussage sont variables en fonction de l'œdème post-opératoire. Si ce dernier a généralement disparu au 2e mois, chez certains patients, plus âgés, porteurs d'une insuffisance veino-lymphatique, les capacités de chaussage correctes ne seront obtenues qu'au 3e ou 4e mois. La conduite automobile est possible dès lors que la chaussure post-opératoire est abandonnée. Il n'est pas inutile de rappeler que les chaussures déformées par l'hallux valgus ne devront plus être utilisées dès lors que l'axe du 1er rayon métatarsien est reconstitué après l'intervention chirurgicale.
- La marche sans limitation s'effectue entre le 45e et le 60e jour post-opératoire.
- L'incapacité temporaire totale est habituellement de deux mois. L'incapacité sportive pour les activités comportant des prises d'appui sur l'avant-pied est de 3 mois.
- La course à pied et la bicyclette sont le plus souvent possibles après le 2e mois post-opératoire.
- A distance de l'intervention, si les impératifs anatomiques définis précédemment sont obtenus, le risque de récidive à long terme est faible. Il n'y a pas de contre indication pour les femmes à porter des chaussures à talons de hauteur intermédiaire.
Complications post-opératoires
Une liste de complications possibles est ici énumérée. Il convient de faire la part des choses entre les complications techniques de l'hallux valgus proprement dit et les séquelles intéressant généralement les autres articulations liées à une prise en charge trop tardive et ayant abouti à des atteintes arthrosiques irréversibles que la chirurgie pourra éventuellement atténuer mais jamais guérir complètement.
- Douleurs résiduelles et arthrose de la MP1 : Si la cure d'hallux valgus aboutit régulièrement à la disparition du syndrome douloureux lié à la déformation causale, il n'en demeure pas moins vrai que dans certains cas des douleurs articulaires peuvent persister lors de la marche prolongée ou de la pratique sportive. Ces douleurs soulèvent la question d'une arthrose modérée en particulier dans l'espace métatarso-sésamoïdien, même si le bilan radiologique standard est considéré comme normal.
- Dysesthésie de la face interne du medio et de l'avant-pied : Le patient constate généralement pendant les six premiers mois qui suivent l'intervention une diminution de la sensibilité du pied, notamment à la face interne associée parfois à des impressions de picotements ou de fourmillements. Ces troubles neurologiques s'estompent très régulièrement. Il est exceptionnel qu'un an après l'intervention, le chirurgien soit sollicité pour des troubles neurologiques cutanés résiduels.
- Complications infectieuses : Les complications infectieuses faisant suite à une chirurgie de l'avant-pied sont très rares si le patient ne présente pas d'antécédents médicaux. L'artérite des membres inférieurs, le diabète, le tabagisme sont généralement des facteurs isolés ou associés à l'origine des retards de cicatrisation. Les réinterventions chirurgicales pour arthrite septique précoce de la MP1 demeurent exceptionnelles. Le traitement médico chirurgical n'en est pas spécifique.
- L'algodystrophie : La fréquence de l'algodystrophie a nettement régressé par la mise en œuvre de technique compatible avec une prise d'appui immédiate dans les suites opératoires. Une meilleure prise en charge de la douleur joue également un rôle favorable dans la prévention de l'algodystrophie. Quoiqu'il en soit, la survenue d'un syndrome neuro-physiopathique, par les douleurs qu'il induit, gêne la récupération fonctionnelle, entravant la rééducation et peut donc aboutir à des raideurs articulaires définitives.
- Correction insuffisante et reproduction de la déformation : Cette éventualité est le plus souvent la conséquence de la persistance d'un défaut de centrage des sésamoïdes ou d'un décalage résiduel du 1er rayon métatarsien par rapport au second. Il existe des cas où les impératifs anatomiques ont été bien restitués par la cure chirurgicale comme le confirme le bilan radiologique post-opératoire mais pour lesquels les consignes post-opératoires n'ont pas été suivies à la lettre, aboutissant à un risque de récidive de l'hallux valgus à moyen ou à long terme.
Rappelons à ce sujet la nécessité de pansements effectués selon les strictes consignes du chirurgien, évitant une contention élastique des orteils. Enfin, une prise d'appui intempestive sur l'avant-pied, sans utiliser la chaussure spécifique, de façon accidentelle ou volontaire, peut compromettre la qualité du résultat post-opératoire
- Raideur et douleurs des petites articulations métatarso-phalangiennes : Lorsque l'hallux valgus est associé à des lésions articulaires importantes, notamment de la 2e articulation métatarso-phalangienne ( luxation invétérée) le repositionnement chirurgical, s'il est à même d'améliorer la situation fonctionnelle, ne permet jamais de restituer une articulation anatomique et parfaitement souple. Il persiste souvent alors une raideur qui peut gêner le chaussage parfois de façon importante. Cette complication impose de rappeler l'importance de la réalisation d'une correction chirurgicale d'un hallux valgus lorsqu'il est encore isolé, c'est-à-dire que la 2e articulation métatarso phalangienne est encore souple, non déformée, stable et indolore.
- Hypercorrection de l'hallux valgus : Si l'insuffisance de correction expose à la récidive de la déformation, une correction trop généreuse qui aboutirait au décalage interne de la phalange par rapport au métatarsien est possible. Radiologiquement cette situation se traduit par un décalage interne des sésamoïdes par rapport à la tête métatarsienne. Cette déformation dysesthésique est souvent mal tolérée. Elle nécessitera pour sa correction une ré-intervention chirurgicale.
Les résultats post opératoires de la chirurgie de l'hallux valgus
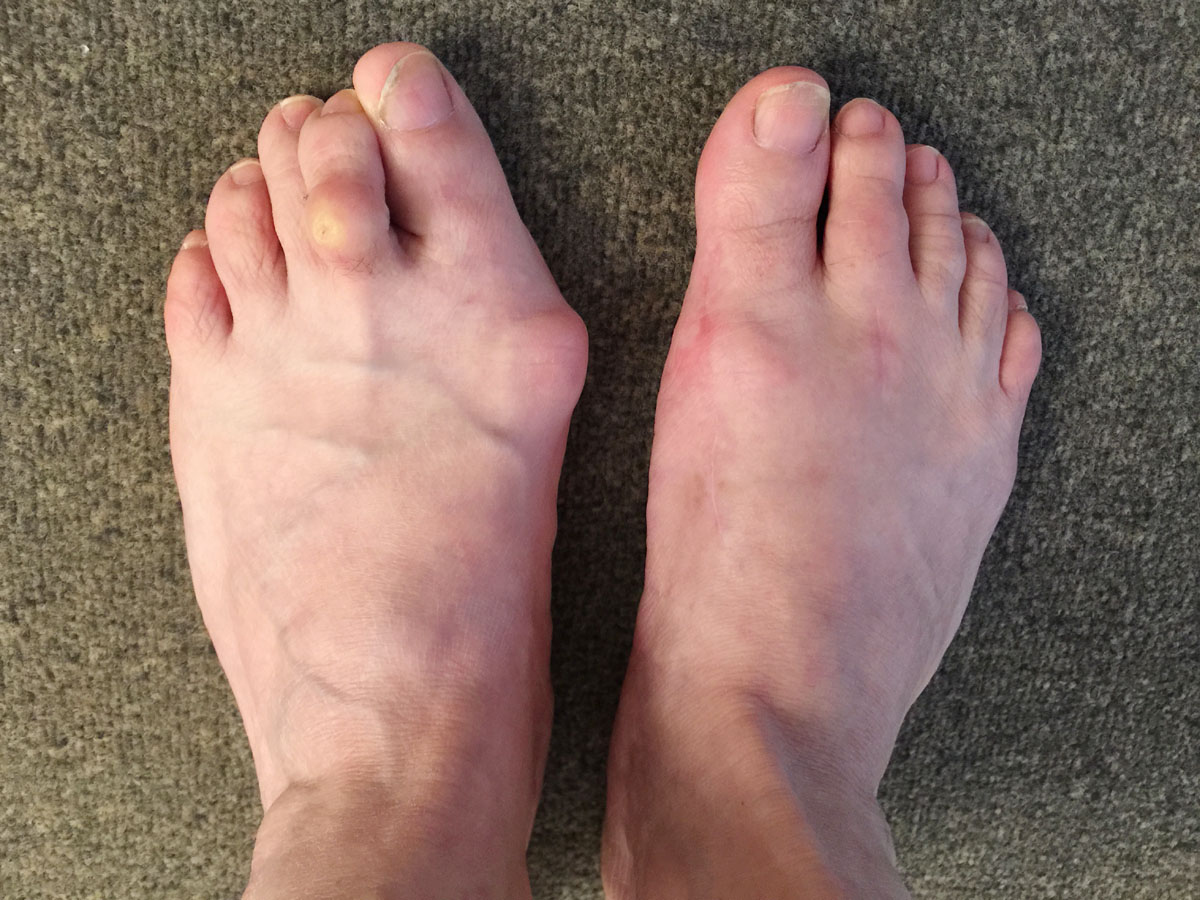
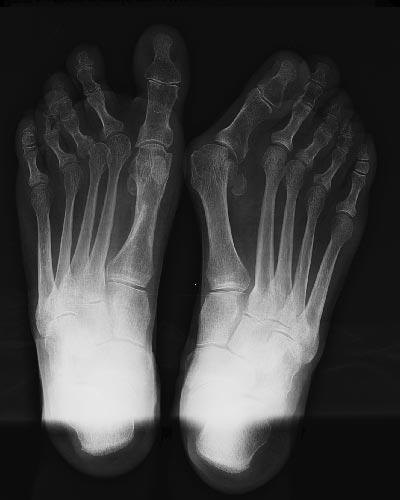
Très beau cas de Hallux Valgus droit opéré et gauche à opérer.
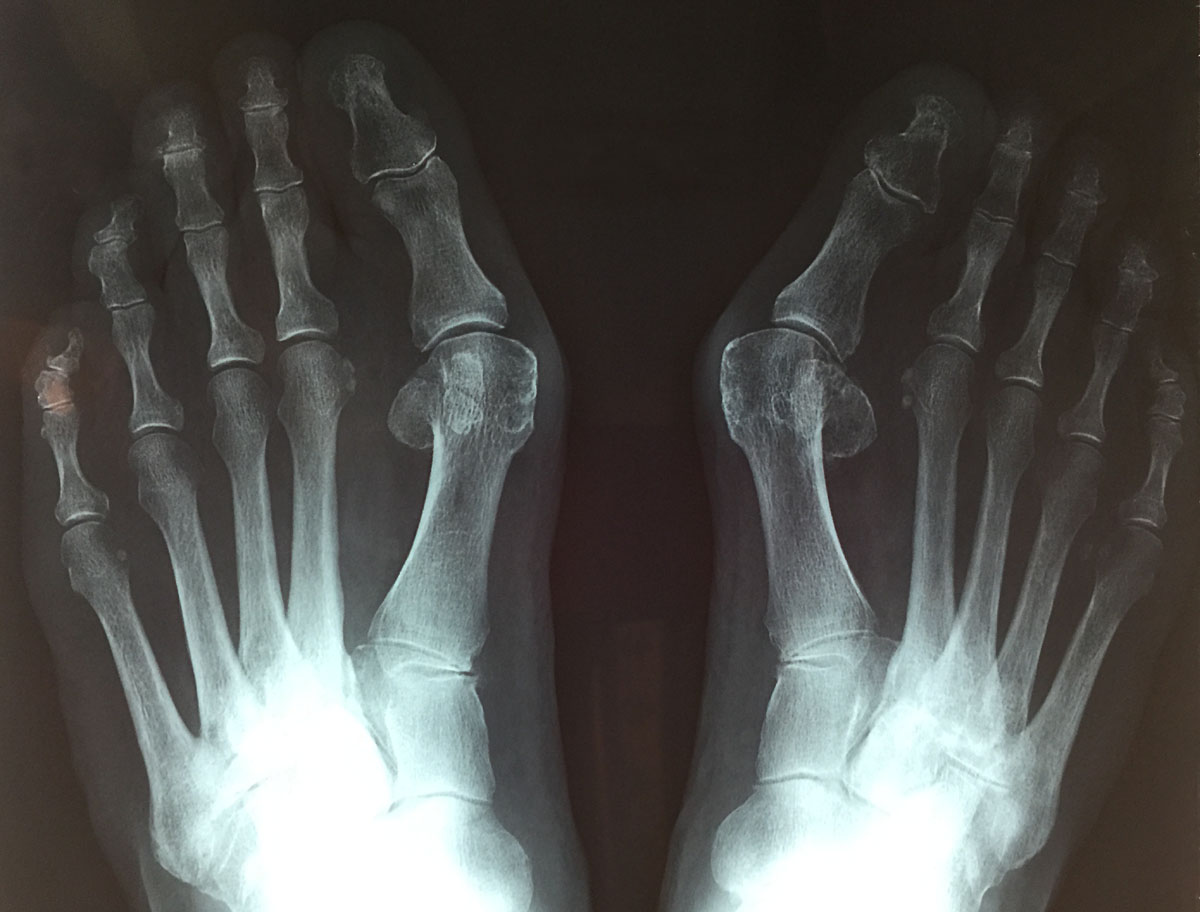
Radio d'un Hallux Valgux sur les deux pieds avant intervention.
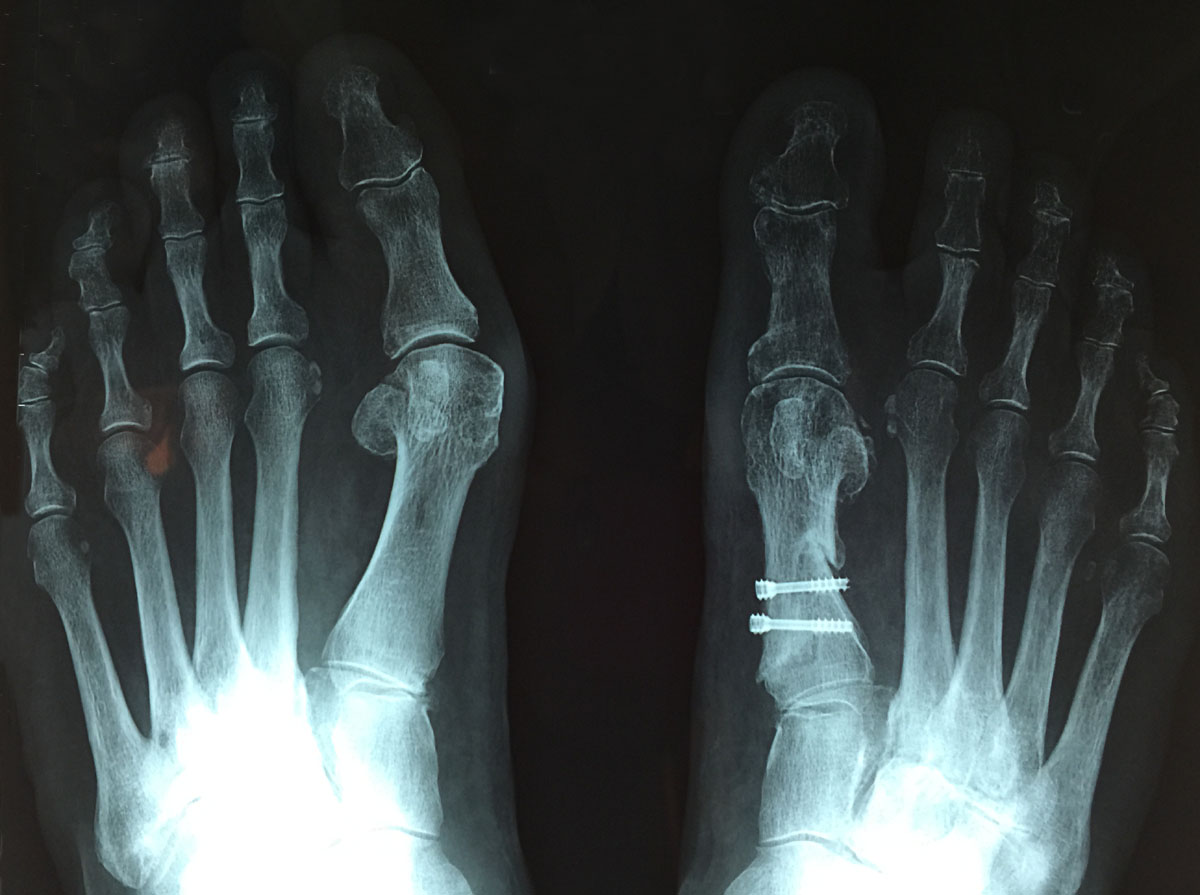
Radio après l'opération de l'Hallux Valgus corrigé sur le pied droit
L'augmentation rapide du nombre des patients traités pour hallux valgus témoigne de façon objective des progrès importants effectués en chirurgie de l'avant-pied.
Plus que pour la motivation esthétique, c'est l'intolérance fonctionnelle caractérisée par la douleur et les difficultés de chaussage qui incite le patient à envisager une solution chirurgicale. Le chirurgien dispose actuellement d'un grand choix de techniques qui permet de faire face à toutes les différentes situations que représente chaque patient qui devra bénéficier d'un traitement chirurgical.
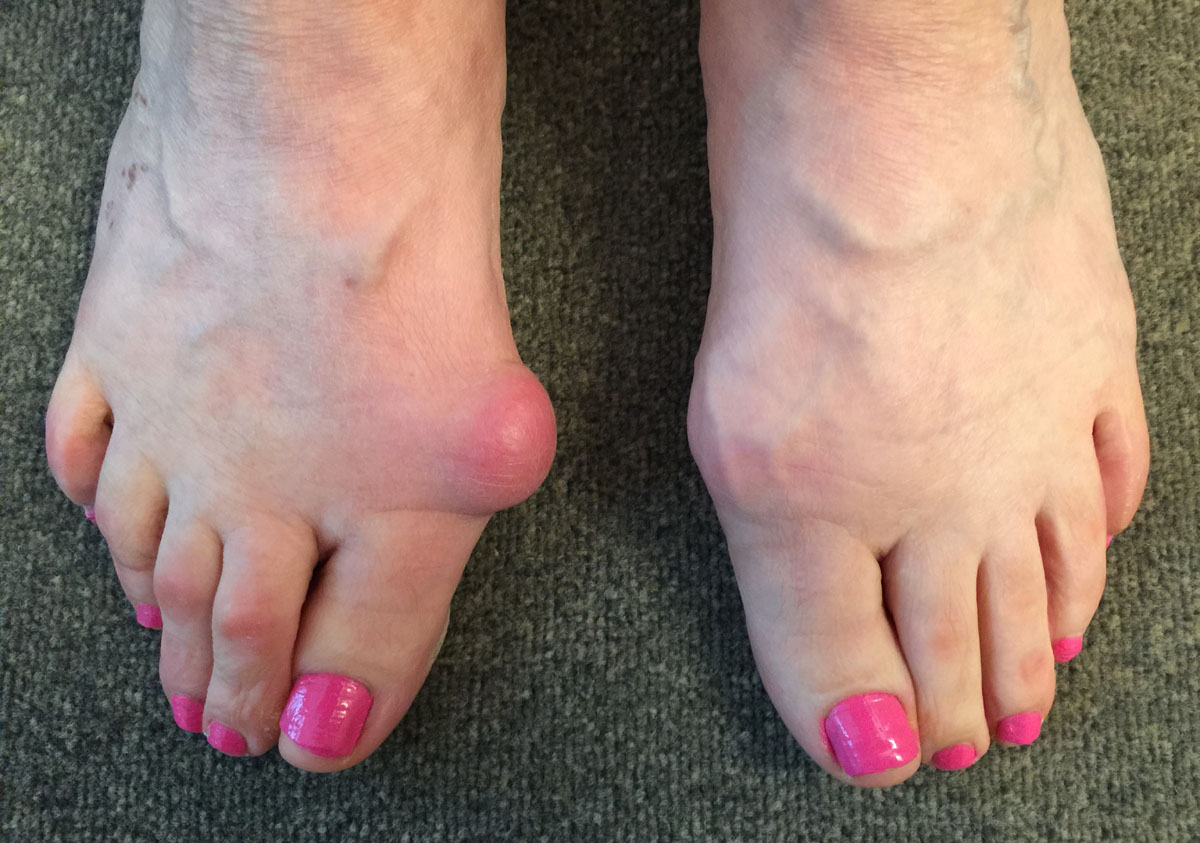
Photos d'un hallux valgus avant l'opération
Si les impératifs de restitution anatomique du 1er rayon ont été restaurés par le geste chirurgical entrepris, le risque de récidive à long terme est très réduit. En revanche, dans l'hypothèse inverse, la récidive est toujours possible.
La cure d'hallux valgus permet d'aboutir à une sédation des douleurs avec des possibilités de chaussage normalisées. Cette chirurgie est compatible avec la reprise d'activités sportives contraignantes.
Les patients décrivent parfois la notion d'un retentissement favorable sur d'autres articulations qu'il s'agisse des membres inférieurs ou de la colonne vertébrale. Cette amélioration demeure le plus souvent difficile à expliquer par une analyse médicale rationnelle.
Le résultat fonctionnel est le plus souvent superposable à l'amélioration de l'aspect esthétique de l'avant-pied qui a bénéficié d'une prise en charge chirurgicale.
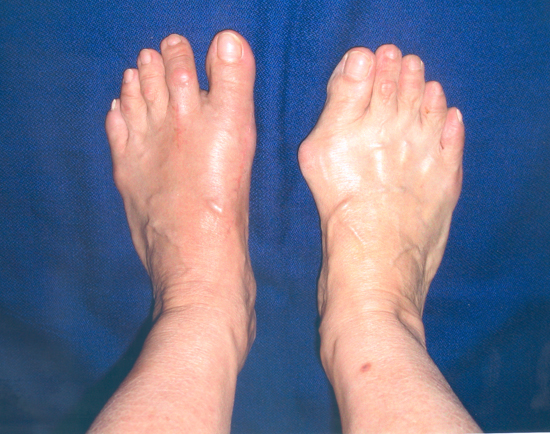
Sur cette photo :
- Résultat après intervention pour Hallux Valgus Gauche.
- Déformation avant traitement de l'avant-pied droit du même patient.
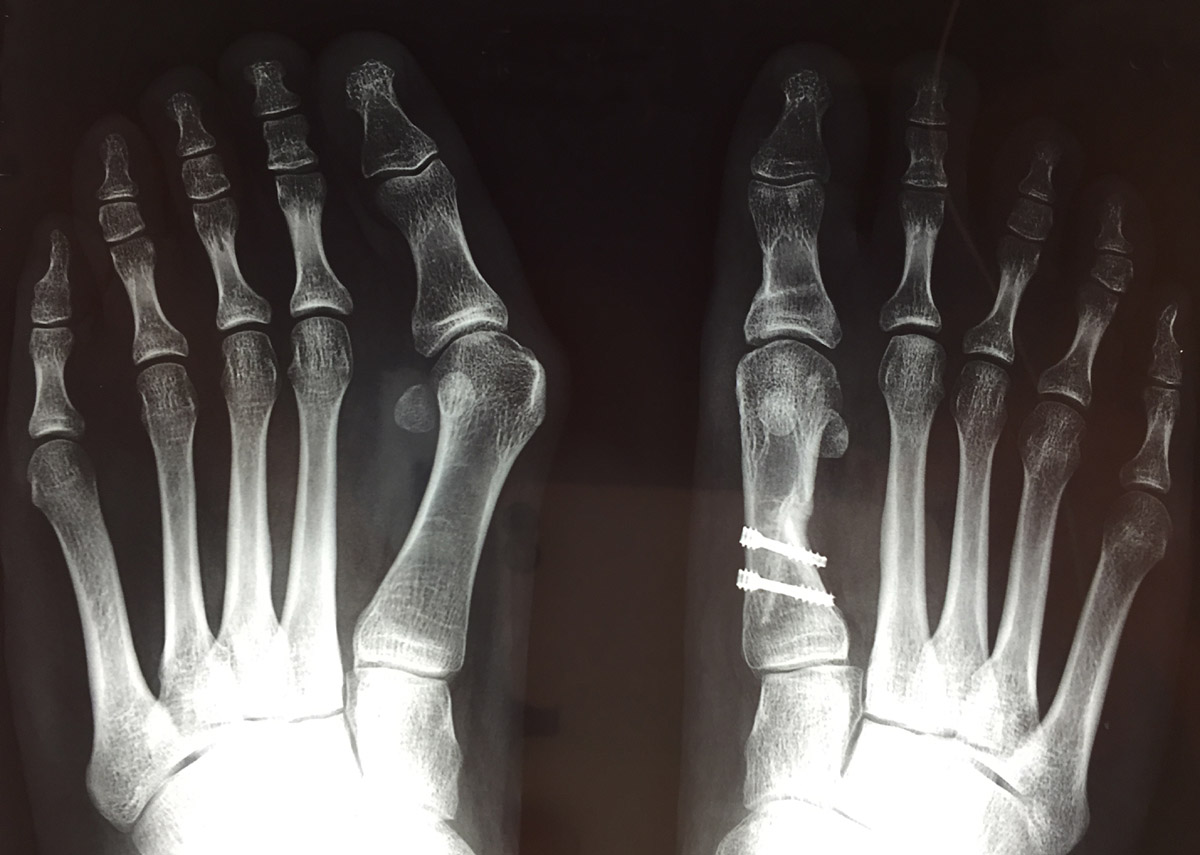
Radio postopératoire pied droit corrigé et pied gauche avant la correction
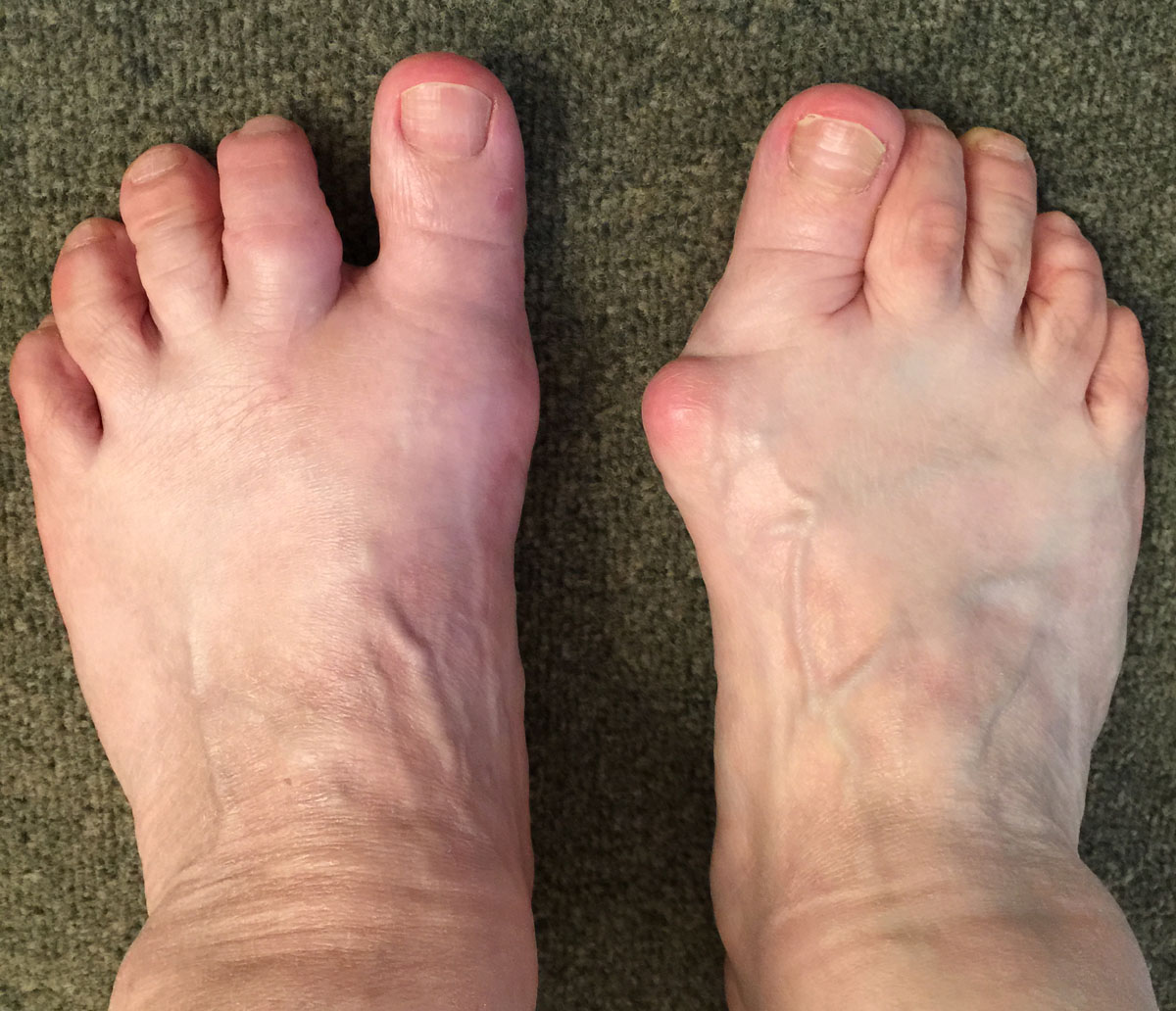
Hallux Valgus opéré sur le pied gauche et pied droit avant l'intervention.




